
Ο πρόσθιος χιαστός σύνδεσμος, ή (ΠΧΣ) είναι μια δομή μέσα στο γόνατο που βοηθά στον έλεγχο της κίνησης και της περιστροφής της άρθρωσης του γόνατος. Είναι ένας από τους πιο συνηθισμένους συνδέσμους του γόνατος που τραυματίζονται και μπορεί να διαρρηχθεί κατά τη διάρκεια μιας ξαφνικής, περιστροφικής κίνησης του γόνατος.
Συχνές Ερωτήσεις
Τι χρειάζεται να ξέρεις για τον τραυματισμό του Πρόσθιου Χιαστού
- Οι τραυματισμοί του ΠΧΣ είναι πιο συχνοί στα κορίτσια παρά στα αγόρια.
- Η θεραπεία για τραυματισμούς του ΠΧΣ στα παιδιά απαιτεί ιδιαίτερη προσοχή λόγω της θέσης των αυξητικών πλακών.
- Οι τραυματισμοί ΠΧΣ ταξινομούνται κατά 3 βαθμούς.
- Ανάλογα με τον βαθμό του τραυματισμού του ΠΧΣ, την ηλικία του ασθενούς και το επίπεδο αθλητικής ικανότητας, μπορεί να συστηθούν μη χειρουργικές ή χειρουργικές θεραπείες.
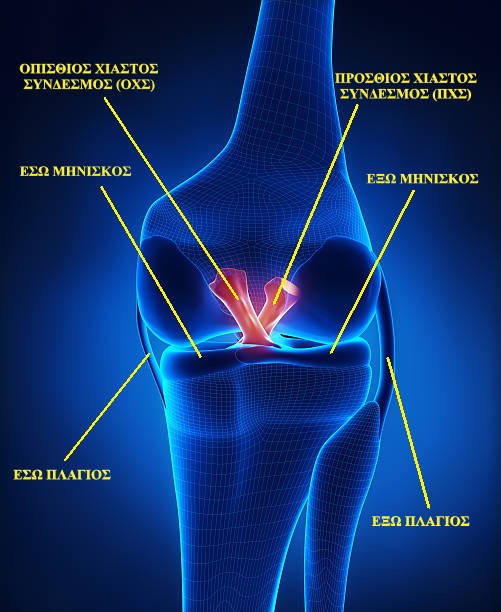
Τι είναι ο πρόσθιος χιαστός σύνδεσμος;
Το γόνατο είναι μια άρθρωση που συγκρατείται από τέσσερις συνδέσμους. Ένας σύνδεσμος είναι μια δομή στο γόνατο που συγκρατεί τα οστά ενωμένα και βοηθά στον έλεγχο της κίνησής τους και γενικότερα της κίνησης της άρθρωσης. Υπάρχει ένας σύνδεσμος σε κάθε πλευρά του γόνατος (οι πλάγιοι σύνδεσμοι) και δύο σύνδεσμοι (χιαστοί) μέσα στο γόνατο. Οι δύο σύνδεσμοι μέσα στο γόνατο που «διασταυρώνονται» μεταξύ τους, ονομάζονται πρόσθιος χιαστός σύνδεσμος (ΠΧΣ) και οπίσθιος χιαστός σύνδεσμος (ΟΧΣ). Και οι δύο σύνδεσμοι συνδέονται από τη μία πλευρά στο κάτω άκρο του μηριαίου οστού και από την άλλη στο άνω άκρο της κνήμης.
Κατά τη διάρκεια της δραστηριότητας, ο ΠΧΣ ελέγχει πόσο μπροστά μπορεί να «γλιστρήσει» η κνήμη σε σχέση με το μηριαίο: ουσιαστικά δρα για να αποτρέψει την υπερβολική κίνηση προς τα εμπρός. Ενώ κάποιος βαθμός κίνησης ή ολίσθησης είναι φυσιολογικός και απαιτείται για τη λειτουργία του γόνατος, η υπερβολική κίνηση μπορεί να βλάψει άλλες δομές στο γόνατο που μπορεί να οδηγήσει σε μακροπρόθεσμα προβλήματα σε ορισμένους ασθενείς.
Πώς τραυματίζεται ο Πρόσθιος Χιαστός; Ποια είναι τα συμπτώματα;
Ο ΠΧΣ μπορεί να τραυματιστεί ή να ραγεί με διάφορους τρόπους. Ο πιο συνηθισμένος μηχανισμός είναι αυτός ενός ξαφνικού ελιγμού περιστροφής ή αλλαγής κατεύθυνσης κατά τη διάρκεια αθλητικής δραστηριότητας, που παρατηρείται συνήθως στο ποδόσφαιρο, το μπάσκετ και το ποδόσφαιρο. Ο σύνδεσμος μπορεί επίσης να σχιστεί λόγω τραυματισμών στην εργασία ή τροχαίων ατυχημάτων.
Τη στιγμή του τραυματισμού, μπορεί μερικές φορές να γίνει αισθητή μια «ολίσθηση του γόνατος» ή ένα «σπάσιμο κάποιας δομής μέσα στο γόνατο». Η ποσότητα του πόνου που βιώνεται τη στιγμή του τραυματισμού ποικίλει συνήθως, αλλά μπορεί να είναι αρκετά σημαντική. Συνήθως, το άτομο δεν μπορεί να συνεχίσει το παιχνίδι ή τη δραστηριότητα και έχει την εντύπωση ότι έχει συμβεί ένας σημαντικός τραυματισμός. Το άμεσο πρήξιμο του γόνατος αναπτύσσεται τη στιγμή του τραυματισμού – εντός των πρώτων ωρών – αλλά η έκταση του οιδήματος μπορεί να περιοριστεί εάν χρησιμοποιηθεί πάγος στο γόνατο αμέσως ή τοποθετηθεί σε νάρθηκα.
Ποια είναι τα συμπτώματα μιας κάκωσης ή μιας ρήξης του ΠΧΣ;
- Ένα «σκίσιμο» στο γόνατο τη στιγμή του τραυματισμού
- Πρήξιμο του γόνατος
- Αδυναμία να αντέξουν βάρος στο πόδι (αν και μερικοί έχουν ελάχιστο ή καθόλου πόνο)
- Αστάθεια του γόνατος
Πώς γίνεται η διάγνωση ενός τραυματισμού ACL;
Μια ρήξη ACL μπορεί να διαγνωστεί από έναν ορθοπαιδικό μέσω ιστορικού και κλινικής εξέτασης. Κατά τη κλινική εξέταση, ο γιατρός μπορεί να εκτιμήσει συγκεκριμένα το μέγεθος της παθολογικής κίνησης που υπάρχει (ολίσθηση) και να καθορίσει εάν ο ΠΧΣ έχει ραγεί. Επιπλέον, γίνεται επίσης αξιολόγηση άλλων δομών μέσα στο γόνατο, καθώς συχνά εντοπίζονται ρήξεις ΠΧΣ σε συνδυασμό με τραυματισμό άλλων δομών μέσα στο γόνατο, όπως οι μηνίσκοι, ο χόνδρος και οι πλάγιοι σύνδεσμοι.
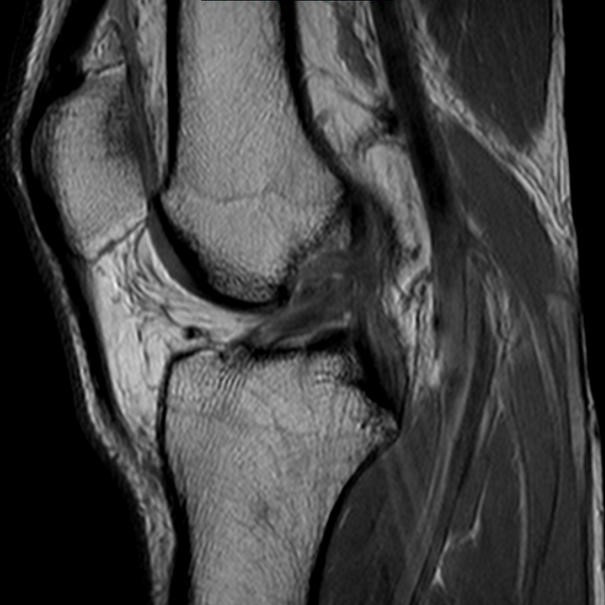
Λαμβάνονται ακτινογραφίες για να αξιολογηθεί η παρουσία τυχόν καταγμάτων. Στους περισσότερους ασθενείς, μπορεί να παραγγελθεί μια μαγνητική τομογραφία του γόνατος. Η μαγνητική μπορεί να επιβεβαιώσει τη διάγνωση της ρήξης του ΠΧΣ εάν το ιστορικό και η εξέταση είναι ασαφή. Η μαγνητική είναι επίσης χρήσιμη για την αξιολόγηση του χόνδρινου ή του μηνισκικού ιστού στο γόνατο, καθώς αυτές οι πληροφορίες είναι απαραίτητες για τη λήψη αποφάσεων σχετικά με την καλύτερη θεραπεία για κάθε συγκεκριμένο ασθενή.
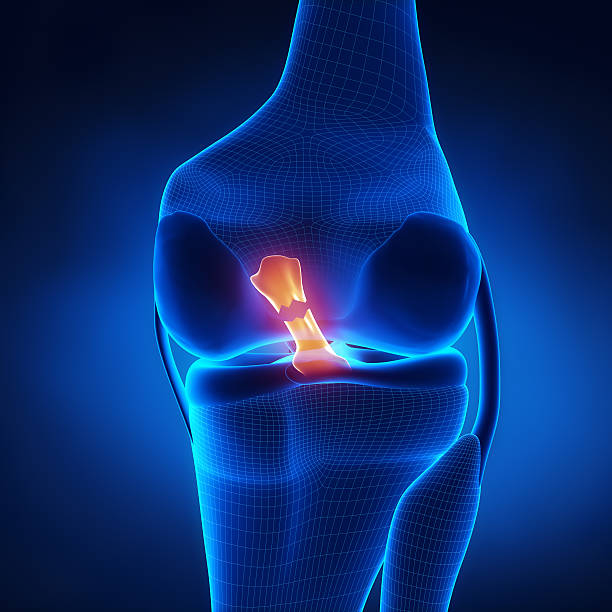
Ποιοι είναι οι διαφορετικοί τύποι τραυματισμού ή ρήξης ACL;
Οι τραυματισμοί του ΠΧΣ ταξινομούνται συνήθως σε 3 βαθμούς.
Βαθμός 1
Οι τραυματισμοί 1ου βαθμού περιλαμβάνουν έναν ΠΧΣ που έχει υποστεί ήπια βλάβη, π.χ., ο ΠΧΣ είναι ελαφρώς τεντωμένος, αλλά εξακολουθεί να παρέχει επαρκή σταθερότητα στην άρθρωση του γόνατος.
Βαθμός 2
Οι τραυματισμοί 2ου βαθμού του ΠΧΣ είναι σπάνιοι και περιγράφουν έναν ΠΧΣ που είναι τεντωμένος (εξελκυσμένος) και μερικώς σχισμένος (μερική ρήξη).
Βαθμός 3
Οι ρήξεις 3ου βαθμού του ΠΧΣ συμβαίνουν όταν ο ΠΧΣ σχίζεται εντελώς στη μέση και δεν παρέχει πλέον καμία σταθερότητα στην άρθρωση του γόνατος (πλήρης ρήξη).
Τραυματισμός ΠΧΣ με απόσπαση της Κνημιαίας Άκανθας
Οι έφηβοι μπορεί επίσης να έχουν συνήθως αυτό που ονομάζεται τραυματισμός ΠΧΣ από αποκόλληση της κνημιαίας άκανθας. Με αυτόν τον τύπο τραυματισμού, ο ίδιος ο ΠΧΣ δεν σχίζεται, αλλά αποσπάται η οστική σύνδεση του συνδέσμου (κατάφυση του ΠΧΣ στην κνημιαία άκανθα) από την κνήμη. Ανάλογα με το πόσο ψηλά αποσπάται η οστική προσάρτηση του συνδέσμου, ο τραυματισμός μπορεί να οδηγήσει σε αδυναμία ή αστάθεια του γόνατος εάν δεν καθηλωθεί.
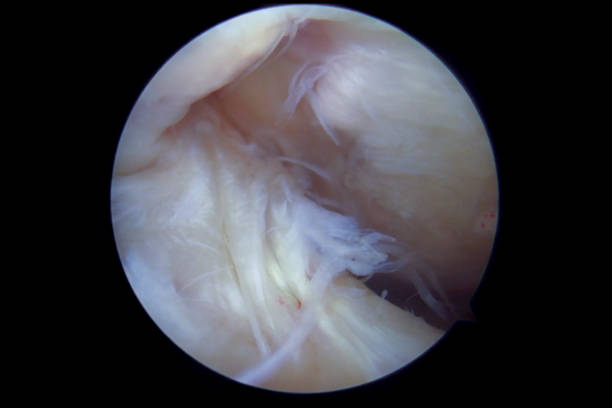
Ποιες είναι οι επιλογές αντιμετώπισης για μια ρήξη ΠΧΣ;
Οι θεραπευτικές επιλογές μετά από ρήξη ΠΧΣ εξατομικεύονται για κάθε ασθενή ανάλογα με την ηλικία, το επίπεδο δραστηριότητας και την παρουσία ή απουσία τραυματισμού σε άλλες δομές μέσα στο γόνατο. Γενικά, η χειρουργική επέμβαση συνιστάται για νέους ασθενείς που είναι ενεργοί και για εκείνους στους οποίους η ρήξη του ΠΧΣ σχετίζεται με τραυματισμό περισσότερων δομών στο γόνατο. Η μη χειρουργική (συντηρητική) θεραπεία μπορεί να συνιστάται σε ηλικιωμένους ή λιγότερο ενεργητικούς ασθενείς.
Μη Χειρουργική (Συντηρητική) Θεραπεία
Η συντηρητική αντιμετώπιση αποτελείται από φυσικοθεραπεία, τροποποίηση δραστηριότητας και χρήση νάρθηκα (4 σημείων). Ο στόχος της φυσικοθεραπείας είναι η ενίσχυση των μυών γύρω από το γόνατο για να αντισταθμιστεί η απουσία του ΠΧΣ. Συγκεκριμένα, η ενδυνάμωση του τετρακέφαλου αλλά και των μυών στο πίσω μέρος του μηρού (οπίσθιοι μηριαίοι) είναι απαραίτητη. Η τροποποίηση δραστηριότητας μπορεί επίσης να είναι πολύ επιτυχημένη. Τα αθλήματα που δεν περιλαμβάνουν απότομη επιβράδυνση ή/και αλλαγή κατεύθυνσης, όπως το τζόκινγκ, το ποδήλατο ή το κολύμπι, μπορούν συχνά να εκτελεστούν με επιτυχία.
Εκτός από τη φυσικοθεραπεία και την τροποποίηση δραστηριότητας, μπορεί να επιχειρηθεί η χρήση αρθρωτού αθλητικού νάρθηκα (κηδεμόνας χιαστών 4 σημείων με γωνιόμετρο). Ενώ ο νάρθηκας μπορεί να είναι αποτελεσματικός σε ορισμένους ασθενείς, σε κάποιους άλλους, τα επεισόδια αστάθειας μπορεί να συνεχιστούν παρά τη χρήση τους.
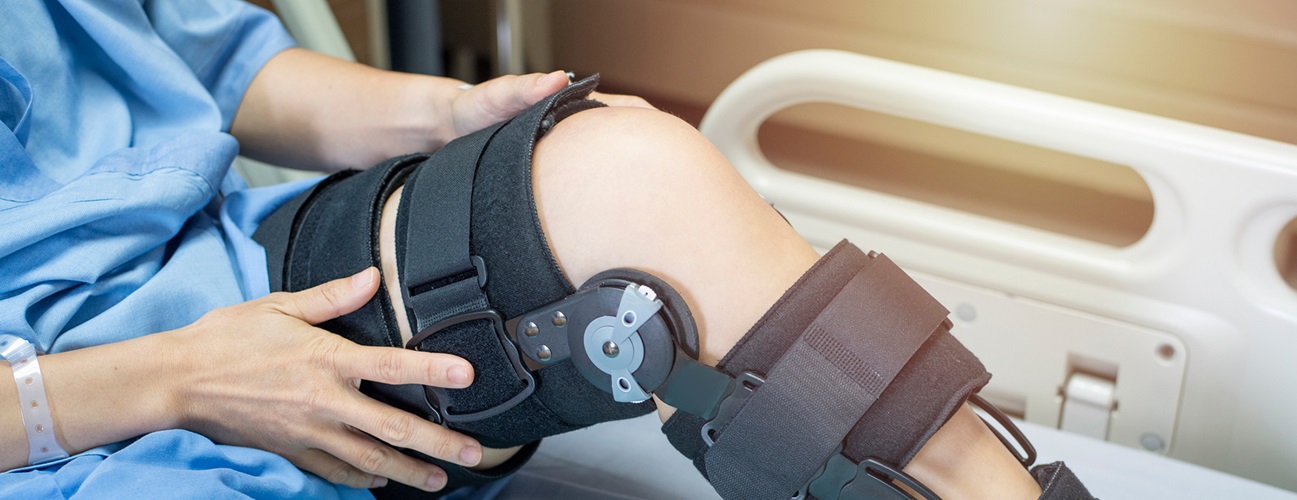
Χειρουργική θεραπεία και αποκατάσταση ΠΧΣ
Μόλις ο ΠΧΣ ραγεί, έχει υποστεί συνήθως τέτοια ζημιά που οι προσπάθειες χειρουργικής επιδιόρθωσής του δεν θα είναι επιτυχείς και δεν θα παρέξουν την απαιτούμενη σταθερότητα. Κατά συνέπεια, καλύτερα αποτελέσματα επιτυγχάνονται εάν ο ΠΧΣ αντικατασταθεί χειρουργικά ή ανακατασκευαστεί με έναν άλλο τένοντα γύρω από το γόνατο. Υπάρχει ένας αριθμός χειρουργικών επιλογών για την αναδόμηση του ΠΧΣ. Ο τύπος της επέμβασης που γίνεται μπορεί να διαφέρει από ασθενή σε ασθενή ανάλογα με τις προτιμήσεις ενός συγκεκριμένου χειρουργού ενώ επηρεάζεται και από παράγοντες μοναδικούς για έναν μεμονωμένο ασθενή.
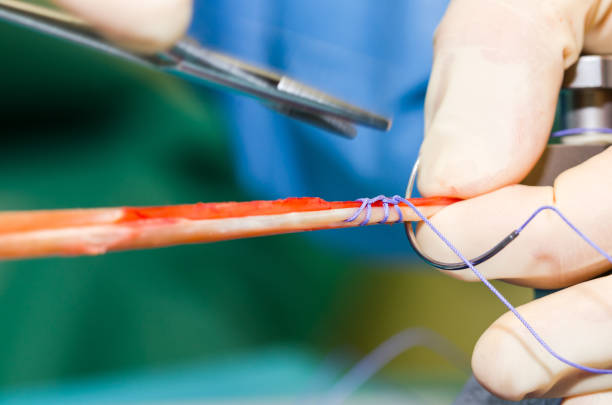
Η χειρουργική επέμβαση πραγματοποιείται συνήθως με τη χρήση αρθροσκοπικών τεχνικών. Χρησιμοποιώντας μία ή δύο μικρές τομές στο γόνατο, το μόσχευμα λαμβάνεται από τον τένοντα της επιγονατίδας ή τους τένοντες των οπίσθιων μηριαίων (Hamstrings) και ανοίγεται μια σήραγγα τόσο στην κνήμη όσο και στο μηριαίο οστό. Το μόσχευμα περνάει σε όλο το γόνατο, αφήνοντας ένα κομμάτι οστού σε καθεμία από τις σήραγγες και τον επιγονατιδικό τένοντα στη θέση του αρχικού ΠΧΣ ή το μόσχευμα είναι εξ ολοκλήρου τενόντιο στην περίπτωση των Hamstrings, αντικαθιστώντας έτσι τον σύνδεσμο. Στη συνέχεια, το μόσχευμα στερεώνεται σε αυτή τη θέση, συνήθως «σφηνώνοντας» μια βίδα μεταξύ της πλευράς του οστού (ή του τένοντα) και της σήραγγας. Εναλλακτικά, το μόσχευμα μπορεί να ασφαλιστεί με άλλες τεχνικές – αγκράφες, ράμματα, κουμπιά, κ.λπ. Αυτές οι συσκευές καθήλωσης συνήθως αφήνονται μόνιμα στη θέση τους.
Εκτός από την αντικατάσταση του ΠΧΣ (συνδεσμοπλαστική ΠΧΣ), μπορούν να γίνουν και πρόσθετες χειρουργικές διαδικασίες σε άλλες δομές εντός του γόνατος εάν υπάρχει τραυματισμός. Ένας σχισμένος μηνίσκος μπορεί είτε να επισκευαστεί είτε να αφαιρεθεί (μηνισκεκτομή) και οι άλλοι σύνδεσμοι (πλάγιοι) μπορούν επίσης να επισκευαστούν ή να ανακατασκευαστούν.
Τα αλλομοσχεύματα που χρησιμοποιούνται όλο και συχνότερα σήμερα είναι του τύπου οστού- τένοντα-οστού (επιγονατιδικός) ή περιλαμβάνουν την κατάφυση του Αχίλλειου τένοντα στη πτέρνα και προέρχονται από πτώματα που έχουν ελεγχθεί για μολυσματικές ασθένειες, π.χ. ηπατίτιδα και AIDS. Ο κίνδυνος του AIDS από ένα από αυτά τα μοσχεύματα δεν είναι γνωστός, αλλά γενικά πιστεύεται ότι είναι ένας στο 1 εκατομμύριο. Όλα τα αλλομοσχεύματα ελέγχονται προσεκτικά και ελέγχονται πριν χρησιμοποιηθούν στη χειρουργική επέμβαση.
Γιατί να χειρουργηθώ;
Ο κύριος λόγος για να κάνετε χειρουργική επέμβαση είναι για να αποκατασταθεί η σταθερότητα στο γόνατο, ώστε να μην είναι ασταθές (φεύγει) πλέον ή να γλιστράει πολύ μπροστά, κάτι που είναι συχνά επώδυνο. Ο άλλος λόγος – ίσως ο πιο σημαντικός – είναι η προστασία του αρθρικού χόνδρου στο γόνατο από βλάβη ή φθορά. Είναι επίσης σημαντική η προστασία του έσω και έξω μηνίσκου στο γόνατο.
Ο μηνίσκος είναι ένας ινώδης τύπος χόνδρου που βρίσκεται ανάμεσα στα άκρα της κνήμης και του μηριαίου οστού και συνδέεται με το θύλακο της άρθρωσης. Υπάρχουν δύο ξεχωριστοί χόνδροι του μηνίσκου στο γόνατο, ο καθένας σε σχήμα C: ο ένας στο εσωτερικό μισό του γόνατος (ο έσω μηνίσκος) και ο άλλος στο εξωτερικό μισό (ο έξω μηνίσκος). Οι έσω και έξω μηνίσκοι χρησιμεύουν κυρίως ως απορροφητές κραδασμών μεταξύ των άκρων των οστών για την προστασία της επιφάνειας του αρθρικού χόνδρου. Με επαναλαμβανόμενα επεισόδια αστάθειας λόγω ρήξης του ΠΧΣ, ο μηνίσκος μπορεί να καταστραφεί ή να σχιστεί, με αποτέλεσμα να χάσει την ικανότητά του να απορροφά τους κραδασμούς. Χωρίς λειτουργικό μηνίσκο, ο αρθρικός χόνδρος εκτίθεται σε αυξημένη πίεση και φθείρεται, οδηγώντας σε αρθρίτιδα. Επιπλέον, ο αρθρικός χόνδρος μπορεί να τραυματιστεί άμεσα ή να καταστραφεί με κάθε επεισόδιο αστάθειας.
Πόσο χρόνο διαρκεί η αποκατάσταση μετά την επέμβαση;
Η ακριβής πορεία της θεραπείας μπορεί να ποικίλλει κάπως, ανάλογα με τον συγκεκριμένο τύπο αποκατάστασης που γίνεται, ιδιαίτερα εάν έχει γίνει πρόσθετη χειρουργική επέμβαση μηνίσκου ή πλαγίων συνδέσμων. Η φυσικοθεραπεία γίνεται σε εποπτευόμενο περιβάλλον σε συνεργασία με εκπαιδευμένο φυσικοθεραπευτή. Στην αρχή της ανάρρωσης, οι επισκέψεις μπορεί να είναι δύο έως τρεις φορές την εβδομάδα, αλλά αργότερα, μία ή δύο φορές την εβδομάδα είναι συχνά αρκετές. Οι ασκήσεις στο σπίτι γίνονται τις ημέρες που δεν είναι προγραμματισμένες για συνεδρία φυσικοθεραπείας.
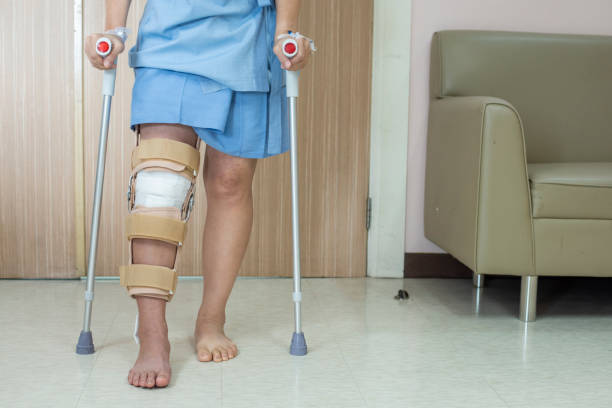
Η αποκατάσταση μετά την ανακατασκευή του ΠΧΣ περιλαμβάνει ουσιαστικά τρεις φάσεις. Η πρώτη φάση της αποκατάστασης αποτελείται από τον έλεγχο του πόνου και του πρηξίματος στο γόνατο, την ανάκτηση της κίνησης του γόνατος και την έγκαιρη επιστροφή της μυϊκής δύναμης. Το χειρουργημένο πόδι συνήθως τοποθετείται σε νάρθηκα αμέσως μετά την επέμβαση.
Αρχικά, η φόρτιση βάρους επιτρέπεται με πατερίτσες και προχωρά σε φόρτιση πλήρους βάρους χωρίς πατερίτσες, ανάλογα με το πρήξιμο, το εύρος κίνησης και τη μυϊκή ισχύ. Οι περισσότεροι ασθενείς είναι με πατερίτσες για μερικές ημέρες, αν και κάποιοι μπορεί να είναι με πατερίτσες περισσότερο από μια εβδομάδα. Αυτή η πρώτη φάση αποκατάστασης διαρκεί συνήθως έξι έως οκτώ εβδομάδες.
Η δεύτερη φάση δίνει έμφαση στην ανάκτηση της πλήρους κίνησης του γόνατος και της μυϊκής δύναμης. Το ποδήλατο, το τρέξιμο στον διάδρομο και το ελαφρύ τζόκινγκ ξεκινούν σε αυτή τη φάση. Σε ορισμένους ασθενείς, χρησιμοποιείται αθλητικός νάρθηκας για την αποκατάσταση του γόνατος μετεγχειρητικά, αλλά οι περισσότεροι δεν τους χρησιμοποιούν πλέον. Αυτή η φάση τυπικά διαρκεί από δύο έως τέσσερις μήνες μετά την επέμβαση.
Η τελική φάση συνίσταται στη βαθμιαία επιστροφή στην πλήρη δραστηριότητα. Για την επιτυχή επιστροφή στη δραστηριότητα απαιτούνται φυσιολογική μυϊκή δύναμη, συντονισμός (ανάκτηση ιδιοδεκτικότητας) και απουσία οιδήματος. Ένας νάρθηκας μπορεί να συστηθεί αρχικά κατά την επιστροφή στα αθλήματα επιτάχυνσης – επιβράδυνσης και περιστροφής. Αυτή η φάση ξεκινάει τέσσερις έως οκτώ μήνες μετά την επέμβαση, ανάλογα με τον συγκεκριμένο ασθενή και τη φύση των δραστηριοτήτων του/της.
Η αποκατάσταση ενός ασθενούς παρακολουθείται στενά τόσο από τον φυσικοθεραπευτή όσο και από τον χειρουργό για ενδείξεις πιθανών προβλημάτων. Το πιο σημαντικό είναι ότι οι ασθενείς προειδοποιούνται να μην επιχειρήσουν μια πολύ πρόωρη επιστροφή στην πλήρη δραστηριότητα, η οποία μπορεί να προκαλέσει ερεθισμό ή επανατραυματισμό του γόνατος. Σε κάθε ασθενή, το μόσχευμα πρέπει και να επουλωθεί στη θέση του και να ενσωματωθεί στο γόνατο. Η έντονη επιθυμία για επάνοδο στο πριν τον τραυματισμό επίπεδο άθλησης πολύ σύντομα, μπορεί να αυξήσει τον κίνδυνο αποτυχίας του μοσχεύματος.
Ποιες είναι οι πιθανές επιπλοκές μετά την επέμβαση;
Οι περισσότεροι ασθενείς δεν εμφανίζουν επιπλοκές και επιστρέφουν σε πλήρη δραστηριότητα μεταξύ έξι και οκτώ μηνών μετά την επέμβαση. Ωστόσο, οι πιο συχνές επιπλοκές περιλαμβάνουν πόνο στο μπροστινό μέρος του γόνατος και απώλεια της κίνησης του γόνατος.
Ο πόνος στο μπροστινό μέρος του γόνατος εμφανίζεται στο 10 έως 20% των ασθενών. Ευτυχώς, συνήθως μπορεί να ελεγχθεί με τροποποίηση του πρωτοκόλλου φυσικοθεραπείας. Απώλεια εύρους κίνησης εμφανίζεται σε λιγότερο από το 5% των ασθενών και είναι πιο συχνή σε ασθενείς με περιορισμένη κίνηση και πριν από τη χειρουργική επέμβαση. Σε ορισμένα άτομα, εμφανίζεται διαλείπων πόνος και οίδημα με τη δραστηριότητα, παρά την επιτυχή αποκατάσταση των συνδέσμων. Αυτό συχνά σχετίζεται με το μέγεθος του τραυματισμού του μηνίσκου ή του χόνδρου που υπήρχε και καταγράφηκε τη στιγμή της επέμβασης.
Ελλείψει αναγνωρίσιμων αιτιών, ένα μικρό ποσοστό ασθενών θα καταλήξει με μια παραμένουσα ανιχνεύσιμη αυξημένη ολίσθηση στο γόνατό τους (ένα «χαλαρό» μόσχευμα). Αυτό μπορεί να οφείλεται σε τέντωμα (επιμήκυνση) του μοσχεύματος με την πάροδο του χρόνου ή σε πρόσθετο τραυματισμό.
Θα μπορέσω να επιστρέψω στις προηγούμενες αθλητικές μου δραστηριότητες;
Περίπου το 85% των ασθενών επιστρέφουν στο προηγούμενο επίπεδο δραστηριότητάς τους χωρίς περιορισμούς. Στο άλλο 15%, η πλήρης απόδοση μπορεί να περιορίζεται από διάφορες αιτίες: πόνο, οίδημα, επίμονη χαλαρότητα, αλλαγή στον τρόπο ζωής που σχετίζεται με την ηλικία, σκόπιμη επιλογή ή άλλες μη αναγνωρίσιμες αιτίες.

Στοιχεία Επικοινωνίας
Ωράριο Λειτουργίας
Δευτέρα: 7μμ – 11μμ
Τρίτη: Κλειστά
Τετάρτη: 7μμ – 11μμ
Πέμπτη: 7μμ – 11μμ
Παρασκευή: Κλειστά
Σάββατο: Κλειστά
Κυριακή: Κλειστά
